睫狀體平坦部玻璃體切除術(PPV)
透過微創切口移除玻璃體,直接進入玻璃體視網膜交界面處理病灶,是治療視網膜剝離、黃斑裂孔、黃斑前膜及多種後節疾病的關鍵手術。
睫狀體平坦部玻璃體切除術(PPV)是眼後節疾病最基礎且重要的手術方式。手術以 23G、25G 或 27G 套管系統在角膜緣後 3.5-4 mm 的睫狀體平坦部建立三個微創通道,插入玻璃體切割器、灌流套管與眼內照明探頭,使醫師能在高倍顯微鏡與廣角眼內照明下移除玻璃體凝膠,並直接處理玻璃體視網膜交界面病變。 現代小口徑系統(25G/27G)切口僅約 0.5-0.7 mm,通常可自體密合,大幅降低手術創傷並加快恢復。PPV 適應症十分廣泛,包括裂孔性視網膜剝離(尤其合併增殖性玻璃體視網膜病變或巨大裂孔者)、牽引性視網膜剝離(糖尿病或 RVO 相關)、黃斑裂孔(常合併內界膜剝除以促進閉合)、黃斑前膜(膜剝除)、玻璃體出血、眼內異物移除、感染性眼內炎與症狀明顯的玻璃體混濁/飛蚊症(floaterectomy)。 手術結束時通常需注入眼內填塞物,如空氣、SF6 氣體、C3F8 氣體或矽油,以支撐視網膜復位。氣體填塞後必須嚴格依指示採俯臥或特定姿勢,直到氣體吸收為止(SF6 約 2 週;C3F8 約 6-8 週)。若使用矽油,通常需於 3-6 個月後安排第二次手術取出。
快速參考
治療
1 hours – 3 hours
觀察
1 days – 0.2 months
預估費用
¥100,000 – ¥320,000
科別
眼科
適合對象
睫狀體平坦部玻璃體切除術(PPV)適合您嗎?
適合的患者
- 裂孔性視網膜剝離,尤其合併 PVR、巨大視網膜裂孔或後極部裂孔者
- 牽引性視網膜剝離(糖尿病或 RVO 相關)
- 全層黃斑裂孔(第 II-IV 期)
- 導致明顯視力下降或視物變形的黃斑前膜
- 觀察後仍未吸收的玻璃體出血,或合併視網膜剝離需緊急手術者
- 症狀嚴重的玻璃體混濁(如濃厚飛蚊或澱粉樣蛋白沉積)
可能不適合
- 全身狀況無法承受手術麻醉者(需先內科評估與優化)
- 活動性眼內感染(但眼內炎本身例外,因玻璃體切除即為治療手段之一)
- 嚴重角膜混濁影響手術視野(可能需先處理角膜問題)
- 無法配合術後必要姿勢者(如黃斑裂孔需俯臥,高齡或頸椎疾病患者須個別評估)
- 末期視網膜疾病且視覺潛力極低者(需個別評估風險與效益)
分步流程
睫狀體平坦部玻璃體切除術(PPV)如何進行
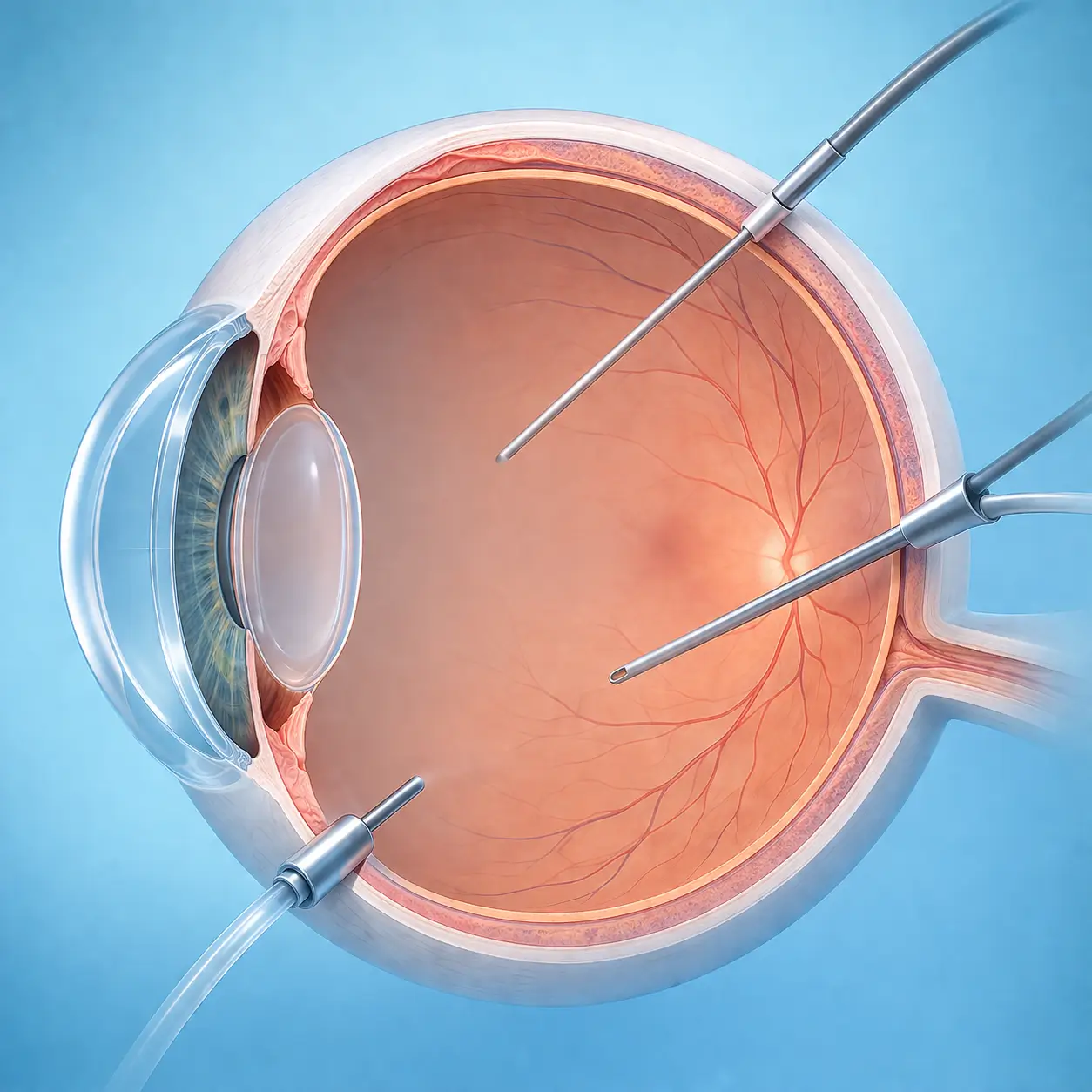
麻醉與擺位
麻醉方式依手術複雜度與患者配合度決定:可配合的成人多採球周或球後麻醉;兒童、難以配合者或預估手術超過 2 小時者多採全身麻醉。患者平躺並固定頭位。
建立三通道
在睫狀體平坦部(角膜緣後 3.5-4 mm)放置三支套管(23G/25G/27G):下方為維持眼壓的灌流套管,上顳側與上鼻側為器械通道。啟動灌流後需確認液體可順利流入玻璃體腔。
核心與周邊玻璃體切除
接上廣角觀察系統(如 BIOM 或 RESIGHT),在明亮眼內照明下,以高速玻璃體切割器(5,000-10,000 次/分鐘)系統性移除中央與周邊玻璃體,同時清除出血、發炎細胞或混濁物。
處理視網膜與介面病灶
依疾病進行對應操作:黃斑裂孔/黃斑前膜需以曲安奈德輔助染色內界膜或病膜,再以顯微鑷子剝除;視網膜剝離則可能注入全氟碳液(PFCL)展平視網膜、以眼內雷射處理裂孔並引流視網膜下液;糖尿病牽引膜則需分層、分段剝離纖維血管增殖組織以解除牽引。
填塞與關閉傷口
若有使用 PFCL,需先進行液氣交換,再依診斷與視網膜狀況注入填塞物(空氣、SF6、C3F8 氣體或矽油)。移除套管後,25G/27G 傷口多可自體閉合、通常無需縫線。最後注射結膜下抗生素與類固醇,塗抹抗生素眼膏並覆蓋眼罩。
術後姿勢指導
黃斑裂孔患者術後需立即開始俯臥;視網膜剝離患者則須採取能讓氣泡頂住病灶裂孔的特定姿勢。患者離開手術室前,護理人員會詳細說明並確認其理解。
PPV 通常為單次手術,但部分患者後續仍需第二次手術(如 3-6 個月後取出矽油,或複雜性再剝離需再次 PPV)。術後需使用抗生素、類固醇及散瞳眼藥水 4-6 週。
費用資訊
睫狀體平坦部玻璃體切除術(PPV)的費用預估
預估價格範圍
¥100,000 – ¥320,000
包含內容
三甲公立醫院國際醫療部:25G 微創玻璃體切除術(視網膜剝離)含住院約 ¥22,000-35,000;複雜病例(如 PDR 合併牽引性剝離、矽油填塞)含住院約 ¥35,000-55,000。高端私立眼科中心:微創玻璃體切除術(視網膜剝離/黃斑裂孔)完整療程約 ¥40,000-70,000,通常包含單人病房、較充足手術時段、資深專科醫師主刀與詳細術後管理。
就診前
需要準備什麼
所需檢查與檢驗
如果您已有最近且有效的檢查結果,請攜帶報告。如果沒有,通常也可以在中國於治療前完成這些檢查。
黃斑 OCT(評估視網膜結構、玻璃體視網膜介面與剝離範圍)
眼部 B 超(評估玻璃體與視網膜狀態,介質混濁時尤其重要)
眼底螢光血管攝影 FFA(評估視網膜血管狀態;糖尿病相關 PPV 前尤其重要)
眼軸長與角膜曲率(評估高度近視;若規劃矽油移除後合併人工水晶體計算亦需使用)
眼壓測量
全身術前檢查(心電圖、血常規、凝血功能、血糖)
需攜帶的文件與材料
必須攜帶
近期眼底 OCT、B 超與 FFA 報告
病史資料(糖尿病控制情況尤其重要)
抗凝血藥物紀錄(如 aspirin、warfarin,需術前規劃)
既往眼科手術紀錄
護照與有效簽證
陪同與支援
通常需住院 3-7 天(複雜病例可能更久),且家屬陪護相當重要,尤其黃斑裂孔患者需俯臥 5-7 天,日常功能受限明顯,通常需要專人協助。後續門診回診也建議持續有人陪同。
治療後
恢復與追蹤
必須嚴格遵守術後姿勢要求(黃斑裂孔通常需俯臥 5-7 天),這對手術成功至關重要,不可自行更改
眼內仍有氣體時禁止搭乘飛機,因高空壓力變化會使氣體膨脹,導致眼壓急升至超過 60 mmHg,可能造成永久性視力損害
氣體填塞期間視力很差屬正常現象,隨著氣體逐漸吸收,視力才會慢慢恢復
所有術後眼藥水(抗生素+散瞳+類固醇)都應嚴格使用 4-6 週
至少 1 個月內避免劇烈活動、彎腰與提重物
若出現突然視力下降、飛蚊明顯增加或眼紅惡化,應立即就醫
追蹤安排
通常於術後第 1 天、第 3 天、第 1 週、第 2 週(評估氣體吸收情況)、第 1 個月及第 3 個月回診。使用矽油填塞者通常於 3-6 個月安排取油手術。
相關病症