抗VEGF玻璃体腔注射
将抗血管内皮生长因子(VEGF)药物精准注射入玻璃体腔,抑制病理性新生血管生长和渗漏,是湿性AMD、糖尿病黄斑水肿和视网膜静脉阻塞黄斑水肿的一线治疗。
抗VEGF玻璃体腔注射是目前治疗多种视网膜血管性疾病引起的黄斑水肿和脉络膜新生血管(CNV)的金标准治疗方式。血管内皮生长因子(VEGF)是促进病理性新生血管形成和血管渗漏的核心因子,抗VEGF药物通过与VEGF特异性结合,阻断其与受体结合,从而抑制新生血管生长、减少血管渗漏和黄斑水肿,保护甚至改善中心视力。 目前临床主流的抗VEGF药物包括:雷珠单抗(Ranibizumab/诺华,商品名Lucentis)、阿柏西普(Aflibercept/拜耳,商品名Eylea,已有国内仿制药)、贝伐珠单抗(Bevacizumab/off-label使用)以及中国自主研发的康柏西普(Conbercept/成都康弘,商品名朗沐)。各药物的作用时长和亲和力略有差异,选择需根据具体疾病类型、病情严重程度、治疗间隔要求和费用因素综合决定。 玻璃体腔注射是一项门诊操作,在局部麻醉和严格无菌条件下,于角膜缘后3.5-4mm处(玻璃体腔平坦部)将药物注入玻璃体腔,操作时间极短(约5分钟),注射后留观30-60分钟确认眼压无急性升高后即可离院。
快速参考
治疗
5 mins – 15 mins
观察
30 mins – 1 hours
预估费用
¥6,000 – ¥18,000
科室
眼科
适合人群
抗VEGF玻璃体腔注射适合您吗?
适合的患者
- 湿性年龄相关性黄斑变性(nAMD),脉络膜新生血管活动期
- 糖尿病黄斑水肿(DME),中心视力受影响者
- 视网膜静脉阻塞(CRVO/BRVO)继发黄斑水肿
- 病理性近视继发CNV(近视性脉络膜新生血管)
- 其他抗VEGF适应证(早产儿视网膜病变等)
可能不适合
- 眼部或眼周活动性感染(如结膜炎、眼内炎),注射需在感染控制后进行
- 对所用抗VEGF药物成分过敏
- 已知眼压极低(低眼压患者注射后低眼压可能加重)
- 凝血功能严重异常(相对禁忌,需评估获益风险比)
- 终末期视网膜疾病,残存视功能极少,注射获益可能不显著
分步流程
抗VEGF玻璃体腔注射如何进行
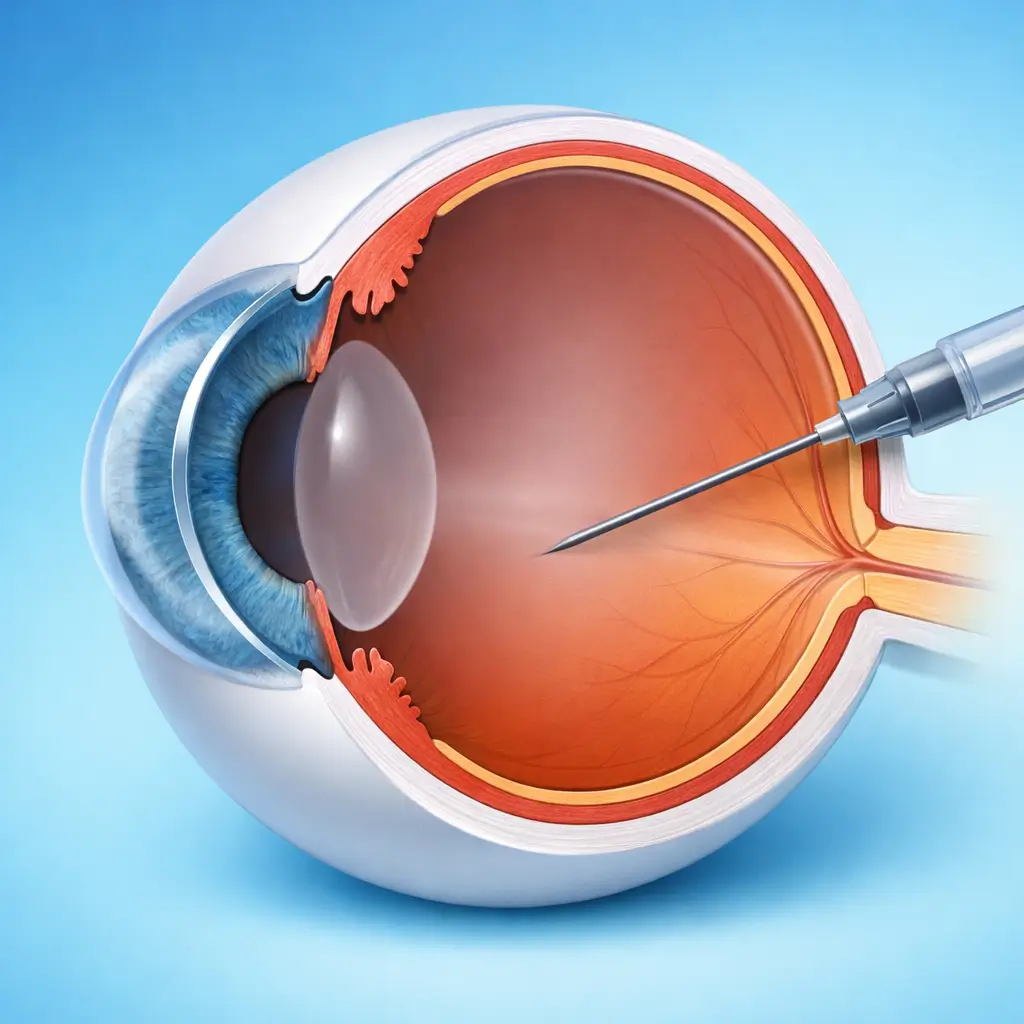
术前准备与消毒
患者仰卧,术眼滴入表面麻醉药(盐酸丙美卡因)。用5%聚维酮碘彻底消毒眼球表面(结膜囊冲洗、眼周皮肤消毒),严格执行无菌操作以预防感染性眼内炎。开睑器固定眼睑。
标记注射位点
用卡尺在角膜缘后3.5-4mm处(颞下象限为最常用位置,无血管区)标记注射点,确保注射路径避开晶状体。
玻璃体腔药物注射
以30G注射针头在标记点垂直穿过巩膜和玻璃体腔前界膜,进入玻璃体腔后缓慢推注0.05mL(50μL)抗VEGF药物。注射过程约5-10秒。拔针后用棉签轻压穿刺点。
术后即刻检查
注射完毕后立即用间接眼底镜或裂隙灯观察视盘颜色,评估是否有视盘苍白(急性高眼压导致缺血)。测量眼压,确认在正常或可接受范围内。
留观与离院
患者在候诊区留观30-60分钟,再次测量眼压并询问自觉症状后离院。发放注射后注意事项书面指导,告知急性感染症状的识别与紧急处置。
抗VEGF注射是需要长期重复治疗的慢性病管理方案。常见方案包括:起始连续3次月注射(Loading dose),之后按PRN(按需注射)或T&E(延伸治疗间隔)方案随访调整注射频率。湿性AMD患者平均每年需注射4-8次,糖尿病黄斑水肿平均每年5-8次,依病情稳定程度不同。
费用信息
抗VEGF玻璃体腔注射的费用预估
预估价格范围
¥6,000 – ¥18,000
包含内容
三甲医院国际医疗部:进口药物(雷珠单抗/阿柏西普)单次约 6,000-10,000 元/眼;国产康柏西普约 4,500-7,000 元/眼。高端私立眼科机构:进口药物单次约 10,000-18,000 元,含完善的术前 OCT 精密评估和术后随访管理。价格主要差异来自药物选择和服务配套。
就诊前
需要准备什么
所需检查与检验
如果您已有最近且有效的检查结果,请携带报告。如果没有,通常也可以在中国于治疗前完成这些检查。
眼底OCT(黄斑区断层扫描,评估视网膜水肿和新生血管活动度,是随访疗效的核心工具)
眼底荧光造影(FFA)和/或吲哚青绿血管造影(ICGA,评估CNV类型和范围)
最佳矫正视力(BCVA,记录基线视力)
眼底彩色照相(记录病灶范围)
眼压测量
全身血压和血糖评估(糖尿病患者)
需携带的文件与材料
必须携带
近期眼底OCT和荧光造影检查报告
全身疾病记录(糖尿病、高血压、凝血功能异常等)
当前全身用药清单(尤其抗凝药物)
既往抗VEGF注射记录(注射药物名称、次数、疗效)
护照及有效签证
陪同与支持
注射当天需陪同人员,因术眼视力可能暂时受到眼压波动影响,且部分患者注射后情绪紧张需安抚。对于频繁注射的患者(每月需返院),家属了解感染性眼内炎的症状和急诊流程非常重要。
治疗后
恢复与随访
注射后当天可能出现眼红(结膜下出血,常见,无需处理)、轻度异物感或飞蚊症增多(注射的药物泡),属正常反应
注射后24小时内避免眼部进水,不要揉眼
注射后3天内如出现眼红加重、眼痛明显加剧、视力急剧下降、分泌物增多,须立即就医排查感染性眼内炎(此为最严重并发症,发生率约1/3000,需及时处理)
控制全身危险因素(血糖、血压)对减缓疾病进展至关重要
严格按医生安排返院复查,不可因暂时性视力改善而自行中断治疗
随访安排
每次注射后通常于4-8周返院行OCT复查,评估黄斑水肿是否消退或新生血管是否仍有活动,据此决定是否需要下一次注射。多数病种需长期随访,具体频率和总疗程取决于病种、病灶活动度和治疗反应。