顎顔面部隙感染
顎顔面部隙感染は、顎顔面部の潜在的な筋膜隙に起こる化膿性炎症で、多くは歯性感染の拡大によります。重症では生命に関わることがあり、口腔顎顔面外科で最も重要な急性重症疾患の一つです。
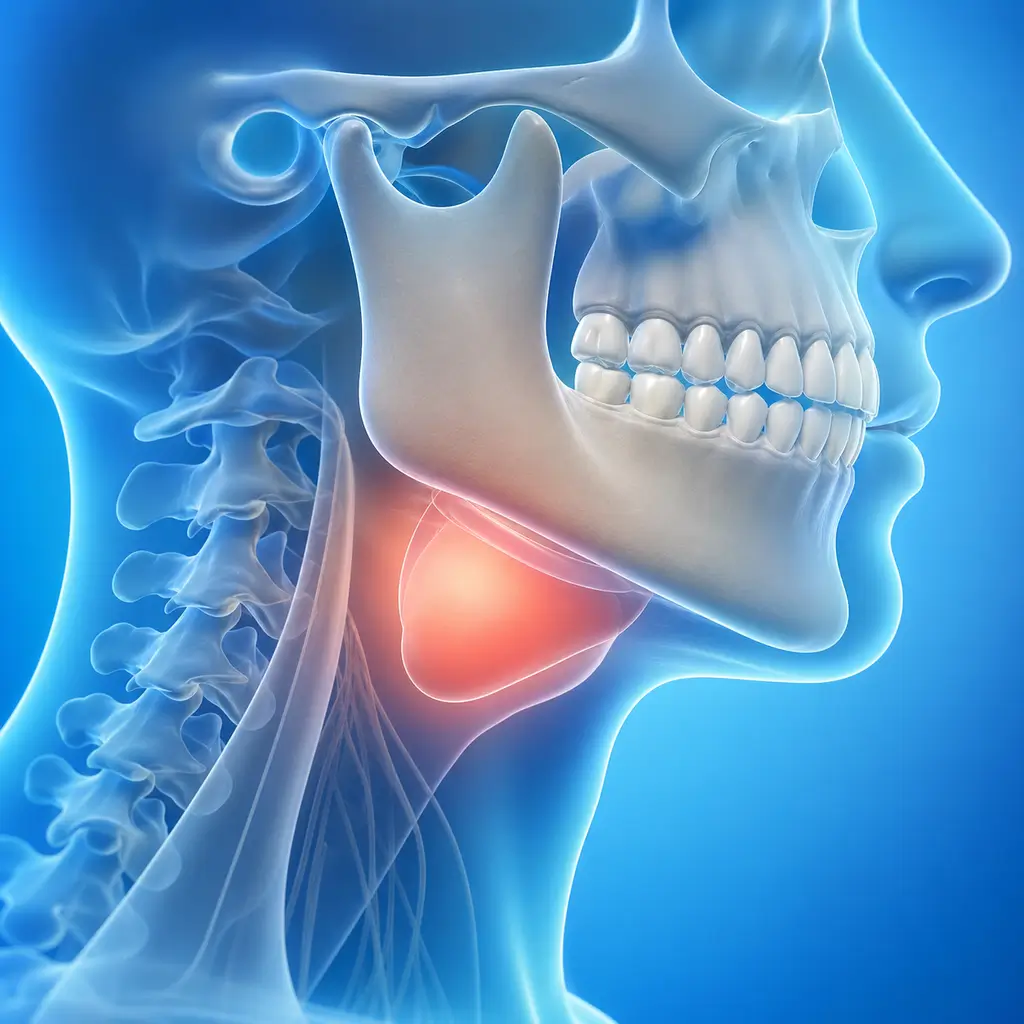
よくある症状
顎顔面部隙感染の見分け方
まずは意思決定に役立つポイントに注目してください。よくある症状、通常評価が必要になる患者や状況、そして早めの受診が必要な兆候です。
よくある症状
評価前に患者が気づくことの多い兆候
局所には発赤、腫脹、熱感、痛み、機能障害がみられます
全身症状:発熱、悪寒、倦怠感、食欲低下、頭痛などがあり、重症では敗血症所見(心拍数増加、呼吸促迫、血圧低下)が出ることがあります
受診を検討するタイミング
確認が必要になる典型的な患者と状況
歯性感染歴(根尖性歯周炎、智歯周囲炎、歯周炎)がある人で、70%以上を占めます
糖尿病患者(血糖コントロール不良時に感染リスクが大きく上昇します)
免疫機能が低下している人(長期ステロイド使用、化学療法、AIDS、臓器移植後)
小児(扁桃炎、リンパ節炎の拡大など腺性の感染が多い)
顎顔面部に原因不明の腫れ、痛み、発熱がある
歯痛の後に顔面が腫れ、特に開口障害を伴う
顔面の腫れが急速に広がり、高熱や悪寒を伴う
嚥下困難、嗄声、呼吸困難が出ている
口底腫脹に舌の挙上、流涎を伴う
顎顔面部に波動感が触れる(膿瘍形成を示唆)
緊急評価
呼吸困難、喘鳴、口底腫脹と舌の挙上、高熱や悪寒、心拍数増加、血圧低下、数時間以内に拡大する顔面腫脹、嚥下困難、摂食不能、重度の開口障害、意識変化がある場合は、気道圧迫と敗血症のリスクを警戒し、直ちに救急で処置を受けてください。
治療アプローチ
顎顔面部隙感染の治療方針
顎顔面部隙感染の治療は「有効な抗感染治療、十分な排膿、原因除去、全身支持」を原則とし、緊急対応が必要です
保存的治療(感染早期、膿瘍未形成、全身症状が軽い場合):全身抗菌薬治療、対症的支持療法(解熱、補液、栄養支持)、基礎疾患のコントロール(特に糖尿病)を行います
外科治療(膿瘍形成、保存的治療24〜48時間で無効、呼吸困難や敗血症徴候がある場合):膿瘍切開排膿を行います。波動が最も明らかな部位または低位に切開し、鈍的剥離で膿腔へ入り、十分に排膿し、ドレーンを留置します
原因除去(原因歯の抜歯、根尖周囲病変の掻爬、智歯周囲炎の処置など)
気道圧迫または呼吸困難がある場合は気管切開または気管挿管を行い、重症患者はICUで管理します
治療計画を左右する主な要素
臨床評価
顎顔面部隙感染の重要な評価項目
これらは医師が通常最初に確認する主な項目です。関連する検査や画像の報告書をすでにお持ちであれば、評価を早めるために持参してください。役立ちますが必須ではなく、同じ検査は中国でも実施できます。
気道評価:呼吸困難の有無
喘鳴
口底腫脹
舌の挙上,仰臥位が可能か,窒息リスクの有無
全身状態評価:バイタルサイン(体温,心拍数,呼吸数,血圧,酸素飽和度),敗血症または感染性ショック徴候の有無
局所感染評価:感染部位(どの隙が関与しているか)
腫脹範囲
波動感(膿瘍形成)の有無
皮膚色と緊張
開口量
全身合併症の有無:縦隔炎
心膜炎
脳膿瘍
敗血症
感染源評価:歯性/腺性/外傷性/血行性
患者の基礎疾患:糖尿病
免疫不全
凝固機能異常
肝腎機能
渡航前
準備するもの
過去の全身疾患と歯科治療記録、最近の画像検査・検査結果があれば持参してください
計画メモ
事前評価が必要
口腔専門医による口腔内診査が必要です。状況に応じて歯周ポケット検査、歯髄生活反応検査、根尖部X線、パノラマX線、CBCTなどを行い、治療方針を決定します。重点検査には、臨床検査(感染部位、腫脹範囲、波動感の有無、皮膚色と緊張、開口量、感染源)、血液検査(血算、膿培養と薬剤感受性、血糖とHbA1c、肝腎機能、電解質)、画像検査(顎顔面CTで関与する隙、膿瘍範囲、異物、骨破壊、頸部や縦隔への下降拡大の有無を評価し、必要に応じて頸部・胸部CTを追加)が含まれます。臨床所見、顎顔面CT、血算、CRP、プロカルシトニン、血糖とHbA1cの結果があれば持参してください。
遠隔事前評価
口腔内写真、痛みや腫れの経過、過去の歯科記録、画像資料を遠隔で提出すると、初期トリアージ、緊急度の判断、治療方針の見通しに役立ちます。最終診断には来院して口腔内診査と必要な画像検査を受ける必要があります。
多職種評価
病状に応じて、口腔顎顔面外科、保存・歯内療法、歯周、補綴、矯正、画像診断、麻酔、関連する総合診療科が連携して評価することをおすすめします。特に複雑な感染、腫瘍、外傷、顎骨病変、全身疾患リスクが高い場合に有用です。
病歴が重要
過去の歯科治療歴、画像資料、アレルギー歴、抗凝固薬/ビスホスホネート製剤の使用歴、糖尿病、免疫関連疾患は、診断、麻酔、出血・感染リスク、治療選択に影響します。