Trabeculoplastica laser selettiva (SLT)
Un laser Nd:YAG a frequenza raddoppiata colpisce selettivamente le cellule pigmentate del trabecolato per migliorare il deflusso dell'umor acqueo e ridurre in sicurezza la pressione intraoculare nel glaucoma, con una procedura ripetibile e senza incisioni.
La Trabeculoplastica Laser Selettiva (SLT) è un intervento laser di prima linea per il glaucoma ad angolo aperto. Il laser Nd:YAG a frequenza raddoppiata da 532 nm sfrutta la fototermolisi selettiva per colpire le cellule pigmentate del trabecolato, innescando una cascata biologica con rilascio di citochine e infiltrazione macrofagica che migliora il deflusso dell'umor acqueo e riduce la IOP. Poiché ciascun impulso laser dura solo 3 nanosecondi, la diffusione termica è trascurabile; le cellule circostanti non pigmentate e l'architettura trabecolare vengono preservate. Questo distingue la SLT dalla tradizionale trabeculoplastica laser ad argon (ALT): la SLT causa meno danni collaterali e può essere ripetuta. La SLT riduce tipicamente la IOP del 20-30%. L'effetto compare approssimativamente 4-6 settimane dopo il trattamento e la sua durata varia considerevolmente (1-5 anni). Quando l'effetto si attenua, la SLT può essere ripetuta, che rappresenta il suo principale vantaggio rispetto all'ALT. La SLT può essere utilizzata come terapia di prima linea in sostituzione dei colliri ipotonizzanti (supportata da diverse linee guida importanti) oppure come trattamento aggiuntivo quando i farmaci non sono sufficienti, rinviando o evitando la chirurgia incisionale. La procedura viene eseguita alla lampada a fessura usando una gonioscopia a contatto e non richiede ricovero, rendendola uno degli interventi più accessibili per la gestione del glaucoma.
Riferimento rapido
Trattamento
10 mins – 20 mins
Osservazione
1 hours – 2 hours
Costo stimato
¥561.82 – ¥2,247.28
Reparto
Oftalmologia
Per chi è adatta
Trabeculoplastica laser selettiva (SLT) è adatta a te?
Buoni candidati
- Glaucoma primario ad angolo aperto (POAG) e ipertensione oculare
- Controllo insufficiente della IOP con terapia medica oppure intolleranza/effetti collaterali dei colliri per glaucoma
- Difficoltà di aderenza a regimi quotidiani di colliri
- Glaucoma pseudoesfoliativo (spesso mostra una maggiore risposta pressoria)
- Moderato aumento della IOP (22-35 mmHg) con pigmentazione trabecolare adeguata
Potrebbe non essere adatta
- Glaucoma ad angolo chiuso (la chiusura dell'angolo impedisce l'accesso laser al trabecolato)
- Glaucoma neovascolare (la membrana fibrovascolare ricopre il trabecolato)
- Precedente ALT alla dose massimale (trattamento completo a 360°) già fallita
- Opacità corneale che ostacola il percorso del laser o la visualizzazione gonioscopica
- Glaucoma uveitico attivo (l'infiammazione intraoculare attiva è una controindicazione)
Processo passo dopo passo
Come funziona Trabeculoplastica laser selettiva (SLT)
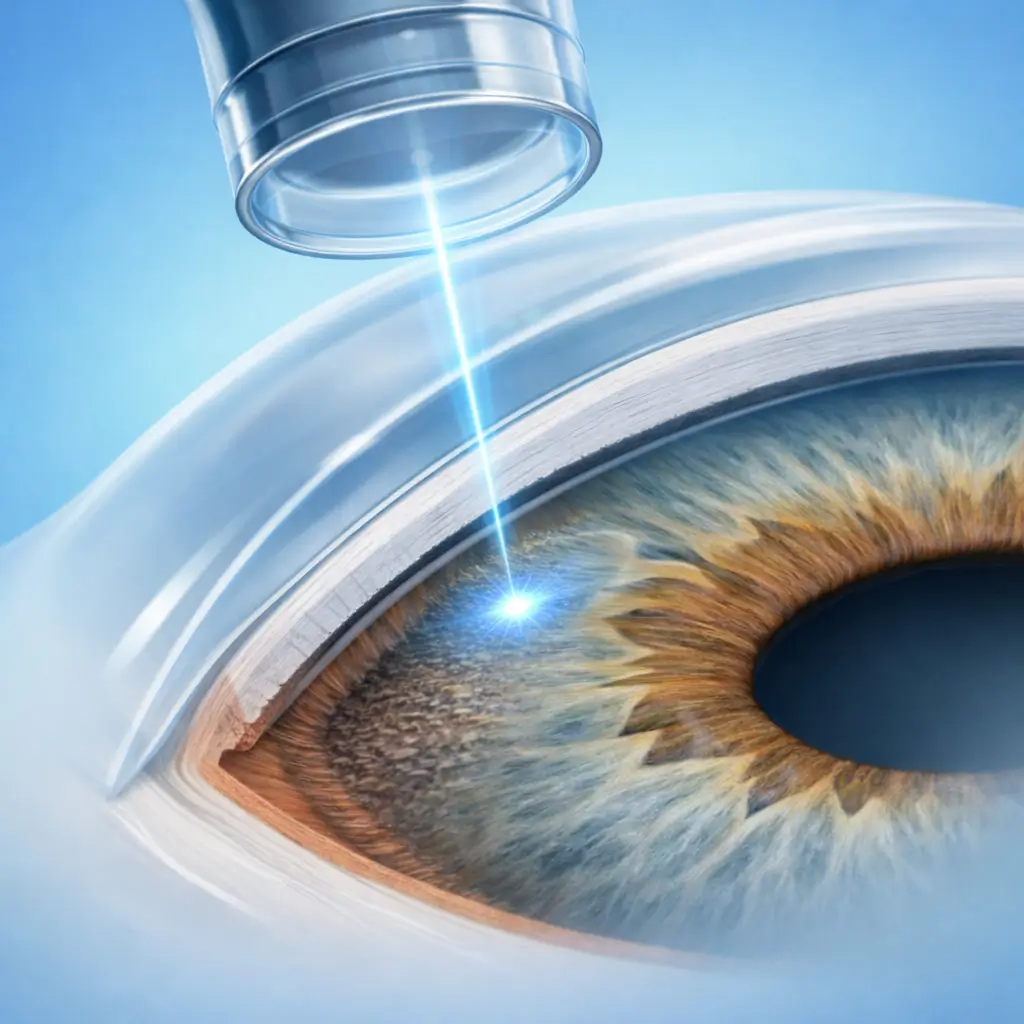
Preparazione e anestesia topica
Il paziente viene fatto accomodare alla lampada a fessura. Si instillano colliri anestetici topici e un alfa-agonista profilattico (brimonidina) per ridurre i picchi di IOP post-laser. Una lente gonioscopica con metilcellulosa viene posizionata sulla cornea.
Visualizzazione dell'angolo e selezione dei parametri
Il trabecolato viene visualizzato attraverso la lente gonioscopica. Il grado di pigmentazione (0-4) viene valutato per guidare la scelta dell'energia (in genere si inizia da 0,8-1,0 mJ, regolando fino alla soglia che produce una lieve bolla color champagne senza eccessiva risposta tissutale).
Applicazione del laser
Vengono applicati circa 50-100 spot laser non sovrapposti in modo uniforme su 180° o 360° del trabecolato (25-50 spot per quadrante). Ogni spot viene monitorato per ottenere una risposta tissutale appropriata; si evita il sovratrattamento.
Controllo della IOP post-laser e dimissione
La lente gonioscopica viene rimossa e la cornea risciacquata. La IOP viene misurata 30-60 minuti dopo per escludere un picco pressorio acuto (incidenza ~5%). Una volta confermata la stabilità della IOP, viene prescritta una terapia topica antinfiammatoria e il paziente viene dimesso.
La SLT viene tipicamente completata in una singola sessione che copre 180° o 360° del trabecolato. La riduzione della IOP diventa evidente dopo 4-6 settimane e persiste in media per 1-5 anni. La procedura può essere ripetuta quando l'effetto diminuisce.
Informazioni sui costi
Stima dei costi per Trabeculoplastica laser selettiva (SLT)
Fascia di prezzo stimata
¥561.82 – ¥2,247.28
Cosa è incluso
Dipartimento di Medicina Internazionale di ospedale pubblico 3A: circa ¥4.500-9.000 (180° o 360°); centri oculistici privati premium: circa ¥10.000-18.000, di solito inclusivi di valutazione preoperatoria completa, trattamento laser e pacchetto di follow-up.
Prima della visita
Cosa preparare
Esami e controlli richiesti
Se hai già risultati recenti e validi degli esami, porta i referti. In caso contrario, queste valutazioni possono solitamente essere completate in Cina prima della procedura.
Misurazione della IOP (pressione basale e target terapeutico)
Gonioscopia (valutazione dell'ampiezza angolare e del grado di pigmentazione del trabecolato, che determina la fattibilità del laser)
Esame del campo visivo (perimetria Humphrey - documentazione della funzione basale)
OCT del nervo ottico (documentazione dello stato strutturale basale)
Spessore corneale centrale (la correzione CCT influisce sull'interpretazione della IOP reale)
Documenti e materiali da portare
Da portare obbligatoriamente
Documentazione diagnostica del glaucoma ed elenco completo della terapia in corso
Registro recente delle misurazioni della IOP
Referti del campo visivo e OCT del nervo ottico
Passaporto e visto valido
Dopo il trattamento
Recupero e follow-up
Un lieve arrossamento e la sensazione di corpo estraneo il giorno del trattamento sono normali e di solito si risolvono entro 1-2 giorni
Usare i colliri topici FANS prescritti per 3-5 giorni per ridurre l'infiammazione postoperatoria
Non sospendere i colliri ipotonizzanti già in uso finché il medico non conferma un effetto adeguato al controllo successivo
Al follow-up di 4-6 settimane il medico valuterà se i farmaci possono essere ridotti o sospesi
Contattare prontamente la clinica in caso di dolore oculare importante o calo visivo, per escludere un aumento acuto della IOP
Programma di follow-up
Controllo della IOP 1-2 ore dopo la procedura (per escludere un picco pressorio acuto); valutazione dell'efficacia a 4-6 settimane (con eventuale modifica della terapia); successivamente follow-up di routine ogni 3-6 mesi.
Condizioni correlate
Condizioni trattate con questa procedura
Pronto a pianificare Trabeculoplastica laser selettiva (SLT) in Cina?
Lascia che Carevia ti aiuti a trovare l'ospedale giusto, coordinare il trattamento e organizzare ogni dettaglio del tuo viaggio medico.
Domande frequenti
Hai bisogno di una guida personalizzata?
I nostri coordinatori dell'assistenza possono aiutarti a valutare se questa procedura è adatta alla tua situazione.
Contattaci