Photocoagulation laser rétinienne
L'énergie laser détruit le tissu rétinien ischémique pour réduire la sécrétion de VEGF, stopper la néovascularisation pathologique et prévenir les complications menaçant la vision, constituant un traitement central de la rétinopathie diabétique et de l'occlusion veineuse rétinienne.
La photocoagulation laser rétinienne est un pilier du traitement des maladies vasculaires rétiniennes depuis plus de 60 ans et demeure un standard de soin pour la rétinopathie diabétique (RD) et l'occlusion veineuse rétinienne (OVR). L'énergie laser absorbée par l'épithélium pigmentaire rétinien crée une coagulation thermique focale qui détruit les photorécepteurs ischémiques dans les zones mal perfusées. En réduisant la demande métabolique en oxygène de ces régions, la production totale de VEGF par la rétine diminue, ce qui inhibe la néovascularisation pathologique et prévient des complications graves telles que l'hémorragie intravitréenne et le décollement de rétine tractionnel. Il existe trois modalités principales : la photocoagulation panrétinienne (PRP), utilisée dans la RD proliférante (RDP) ou l'OVR ischémique étendue, avec 1 500 à 2 000 impacts sur la rétine périphérique (en épargnant la macula et la papille), généralement sur 2 à 3 séances ; la photocoagulation focale, traitement direct des microanévrismes fuyants dans l'œdème maculaire diabétique n'intéressant pas le centre ; et la photocoagulation en grille, ensemble d'impacts disposés en grille sur la rétine œdémateuse (désormais largement supplantée par les injections d'anti-VEGF pour l'œdème maculaire). Bien que les injections d'anti-VEGF aient remplacé le laser comme traitement principal de l'œdème maculaire, la PRP reste irremplaçable pour le contrôle des néovaisseaux dans la RDP et la prévention de complications catastrophiques. Son coût plus faible et l'absence d'injections répétées en font une option essentielle dans les contextes à ressources limitées et un outil complémentaire dans une prise en charge rétinienne globale.
Reference rapide
Traitement
15 mins – 45 mins
Observation
30 mins – 1 hours
Cout est.
¥436.97 – ¥1,747.89
Departement
Ophtalmologie
Pour qui
Est-ce que Photocoagulation laser rétinienne vous convient ?
Bons candidats
- Rétinopathie diabétique proliférante (RDP) avec néovascularisation nécessitant une PRP
- RD non proliférante sévère avec facteurs de haut risque, PRP préventive
- Occlusion de la veine centrale ou de branche de la rétine ischémique avec larges zones de non-perfusion
- Œdème maculaire diabétique n'atteignant pas le centre avec microanévrismes fuyants focaux (laser focal)
- Déchirures rétiniennes ou dégénérescence en palissade, rétinopexie prophylactique pour prévenir le décollement de rétine
Peut ne pas convenir
- Hémorragie intravitréenne dense masquant la rétine (vitrectomie d'abord nécessaire pour clarifier les milieux)
- Opacité cornéenne ou cristallinienne importante empêchant une transmission adéquate du laser vers la rétine
- Œdème maculaire diabétique impliquant le centre (l'injection d'anti-VEGF est préférable ; le laser risque d'endommager la fovéa)
- Décollement de rétine déjà constitué (la rétine décollée ne répond pas au laser ; une chirurgie de rattachement est nécessaire)
- Patients incapables de coopérer pour la fixation pendant le traitement
Processus etape par etape
Comment fonctionne Photocoagulation laser rétinienne
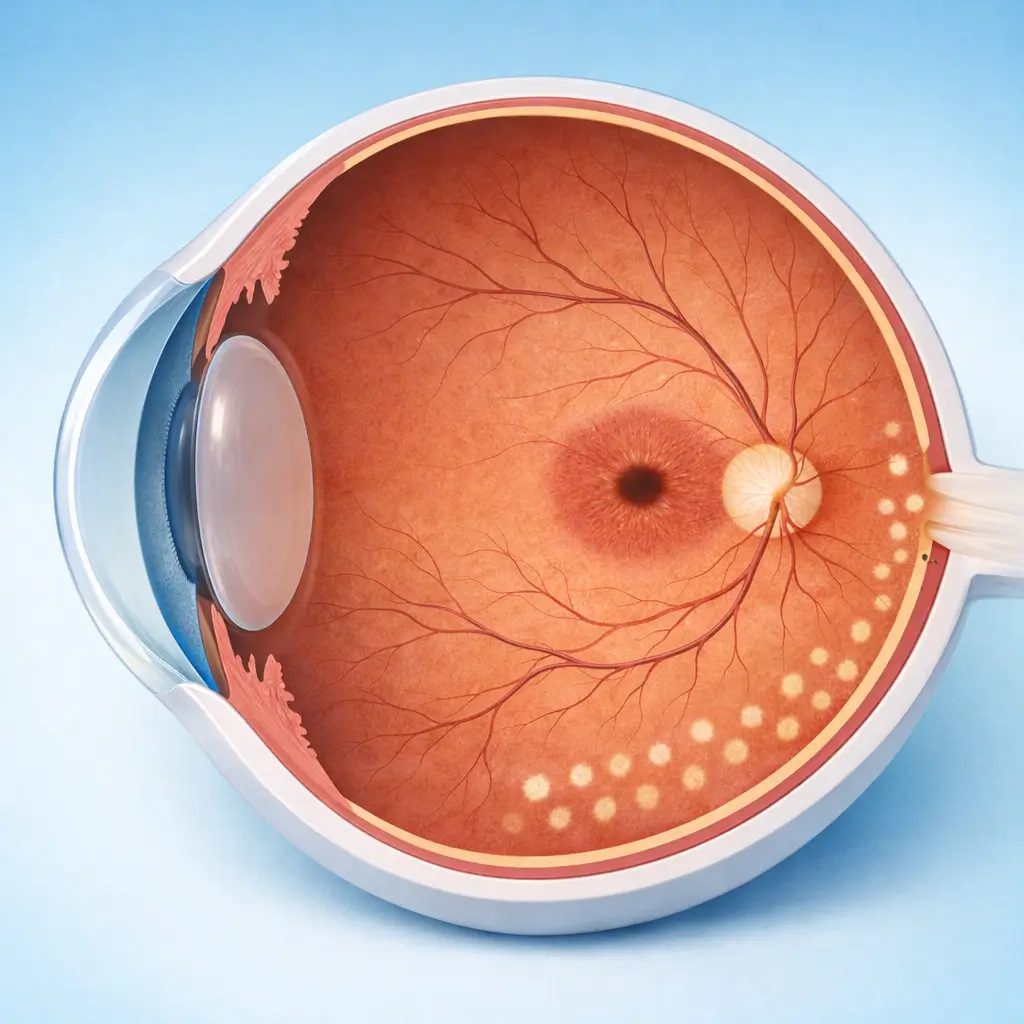
Dilatation et anesthésie
Une mydriase complète est obtenue (tropicamide combiné ; ~30 minutes). Des gouttes d'anesthésique topique sont instillées. Une anesthésie péribulbaire peut être ajoutée pour la PRP afin de réduire l'inconfort important lié au grand nombre d'impacts.
Mise en place de la lentille de contact
Une lentille de contact laser (p. ex. Mainster grand champ ou Volk QuadrAspheric) couplée à de la méthylcellulose est placée sur la cornée afin d'obtenir une image nette du fond d'œil et de focaliser le faisceau laser.
Choix des paramètres laser
Un laser vert 532 nm ou jaune 577 nm est couramment utilisé. Paramètres : taille de spot 200-500 μm, durée d'exposition 0,1-0,2 seconde, puissance ajustée pour obtenir une réaction gris-blanc légère (brûlure de grade II) sans coagulation excessive.
Application du laser
Le médecin délivre les impacts laser successivement sur la zone cible via le système de délivrance monté sur lampe à fente. Les impacts de PRP sont répartis uniformément de la limite du pôle postérieur vers la périphérie, en évitant strictement la fovéa et la papille optique. Le laser focal cible avec précision les microanévrismes fuyants. Chaque séance dure 15 à 45 minutes.
Évaluation post-traitement et sortie
La lentille de contact est retirée et la surface oculaire est rincée. La PIO est contrôlée (une élévation transitoire est parfois observée). La vision est floue du fait de la mydriase ; les patients attendent 30 à 60 minutes pour une récupération partielle de la pupille avant de partir.
La PRP est généralement répartie sur 2 à 3 séances (espacées d'1 à 2 semaines) afin d'éviter une poussée d'œdème maculaire induite par un trop grand nombre d'impacts en une seule séance. Le laser focal/en grille peut être réalisé en une seule séance, avec possibilité de retraitement à 3 mois si la FFA montre une fuite persistante.
Informations sur les couts
Estimation du cout pour Photocoagulation laser rétinienne
Fourchette de prix estimee
¥436.97 – ¥1,747.89
Ce qui est inclus
Département médical international d'un hôpital public de niveau 3A : photocoagulation focale/en grille environ 3 500-6 000 ¥ par séance ; photocoagulation panrétinienne (PRP) environ 5 000-8 000 ¥ par séance, traitement complet (2 à 3 séances) environ 10 000-18 000 ¥. Centres ophtalmologiques privés haut de gamme : PRP environ 8 000-14 000 ¥ par séance, incluant une évaluation préopératoire complète par FFA et OCT avec paramètres laser personnalisés et suivi détaillé.
Avant votre visite
Ce qu'il faut preparer
Tests et examens requis
Si vous avez deja des resultats recents et valides, apportez les rapports. Sinon, ces examens peuvent generalement etre realises en Chine avant la procedure.
Angiographie à la fluorescéine (FFA) : cartographier les zones de non-perfusion, les néovaisseaux et les sites de fuite
OCT maculaire : quantifier le type et la sévérité de l'œdème maculaire
Photographie couleur du fond d'œil : documenter l'étendue lésionnelle initiale
Acuité visuelle corrigée maximale
Mesure de la pression intraoculaire
Glycémie et HbA1c (évaluation du contrôle systémique chez les patients diabétiques)
Documents et materiels a apporter
A apporter obligatoirement
Comptes rendus récents de FFA et d'OCT
Diagnostic de diabète et données de contrôle glycémique (HbA1c)
Liste actuelle des traitements systémiques
Passeport et visa valide
Apres le traitement
Recuperation et suivi
La vision est floue et la sensibilité à la lumière augmentée pendant plusieurs heures du fait de la dilatation ; ne pas conduire le jour du traitement
Une légère douleur oculaire ou sensation de pression est fréquente pendant 1 à 2 jours après une PRP ; des antalgiques oraux peuvent être utilisés si nécessaire
Un certain rétrécissement du champ visuel périphérique est attendu après une PRP ; il s'agit d'un compromis délibéré pour protéger la vision centrale (maculaire)
La vision nocturne peut être légèrement réduite après une PRP ; c'est un effet connu du traitement
Un contrôle strict de la glycémie et de la pression artérielle est aussi important que le traitement laser pour ralentir la progression de la rétinopathie diabétique
Calendrier de suivi
Contrôle par FFA et OCT 1 à 2 mois après chaque séance de laser afin d'évaluer la régression des néovaisseaux et de déterminer la nécessité d'un traitement complémentaire ; suivi tous les 3 à 6 mois chez les patients stables.
Conditions associees
Conditions traitees par cette procedure
Pret a planifier Photocoagulation laser rétinienne en Chine ?
Laissez Carevia vous aider a trouver le bon hopital, coordonner votre traitement et organiser chaque detail de votre voyage medical.
Questions frequentes
Besoin de conseils personnalises ?
Nos coordinateurs de soins peuvent vous aider a evaluer si cette procedure convient a votre situation.
Nous contacter