超音波乳化白內障摘除合併人工水晶體植入術
白內障治療的金標準術式:以超音波能量將混濁水晶體乳化並移除,再植入人工水晶體,以恢復清晰視力。
超音波乳化合併人工水晶體(IOL)植入,是國際公認治療白內障的金標準。手術通常在局部麻醉下進行,醫師會在角膜緣製作約 2-3 mm 的微切口,將超音波探頭伸入前房,利用超音波能量把混濁的天然水晶體乳化成碎片後吸除。接著經由同一切口植入可摺疊的人工水晶體,並在囊袋內展開定位。此類自封式切口通常不需縫線,整體手術多可於 15-45 分鐘內完成。 人工水晶體的選擇,是影響術後視覺品質的關鍵。單焦點人工水晶體(三級甲等醫院公立體系常規健保或基本自費選項)可在單一焦距提供清晰視力,通常設定為看遠。多焦點與延長焦深(EDOF)人工水晶體可同時兼顧遠、中、近距離視力,降低配戴眼鏡的依賴。散光型人工水晶體則可同步矯正角膜散光。高階人工水晶體多見於高端私立眼科醫院,通常需自費。 中國一線城市的三級甲等公立醫院白內障手術量大、技術成熟。高端私立眼科醫院則通常提供更個人化的人工水晶體諮詢、更充裕的門診時間與較完整的照護體驗。若患者合併糖尿病、高度近視或青光眼等複雜共病,建議優先選擇實力較強的三級甲等眼科中心接受治療。
快速參考
治療
15 mins – 45 mins
觀察
1 days – 3 days
預估費用
¥36,849.38 – ¥230,308.6
科別
眼科
適合對象
超音波乳化白內障摘除合併人工水晶體植入術適合您嗎?
適合的患者
- 水晶體混濁導致最佳矯正視力 ≤0.5,且已影響日常生活
- 白內障合併繼發性青光眼或其他併發症
- 各年齡層白內障患者(先天性、外傷性或糖尿病相關)
- 角膜內皮細胞計數 ≥1500 cells/mm²
- 全身狀況可耐受局部麻醉
可能不適合
- 角膜內皮功能嚴重受損(<1000 cells/mm²),有角膜失代償風險
- 活動性眼部感染或嚴重眼表發炎
- 全身狀況極差,無法配合手術體位
- 極度焦慮而無法配合手術(需另行評估全身麻醉可行性)
- 白內障非常輕微,對視力影響有限(建議觀察)
分步流程
超音波乳化白內障摘除合併人工水晶體植入術如何進行
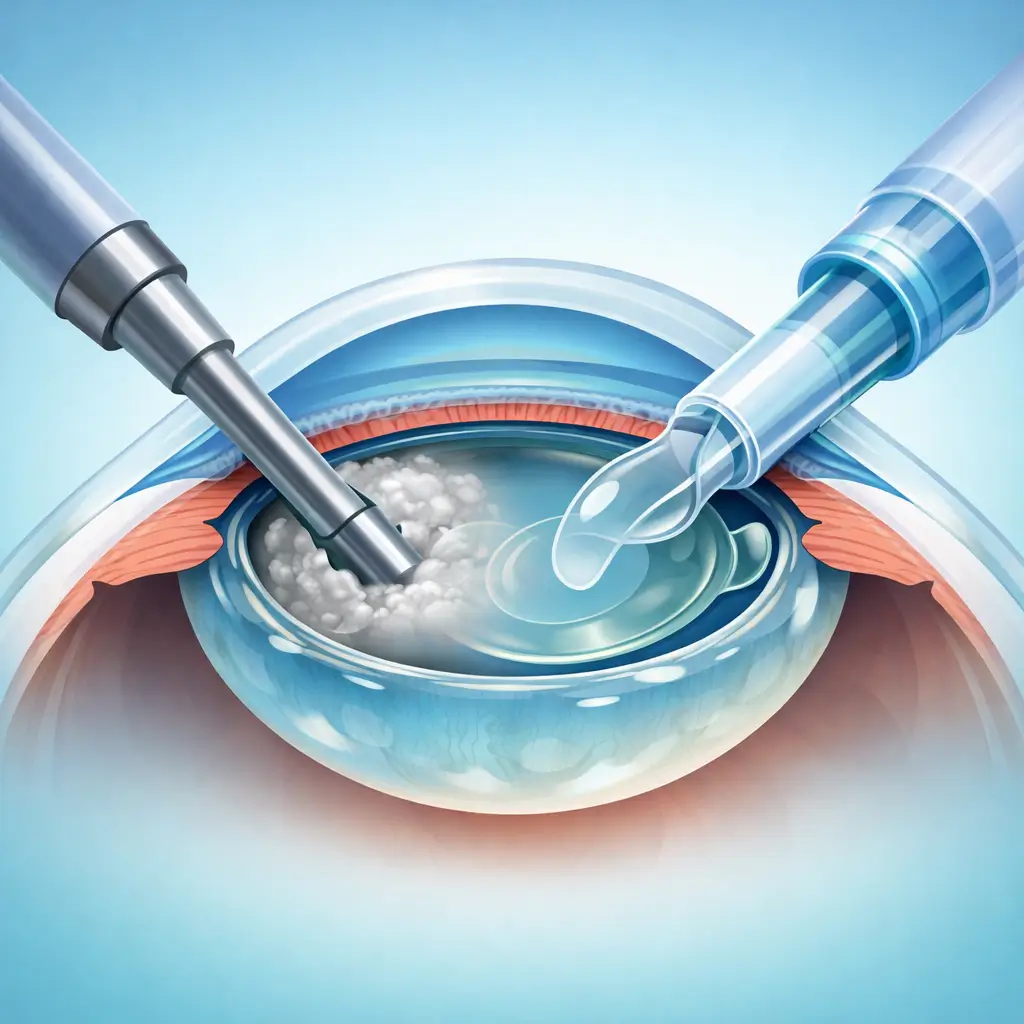
術前準備與麻醉
患者仰臥,點用表面麻醉眼藥水(鹽酸丙美卡因);必要時可加作球周或球後麻醉。完成術野消毒、鋪巾後,以開瞼器撐開眼瞼。
角膜切口建立
製作 2-3 mm 的主透明角膜切口,以及約 1 mm 的輔助側切口。切口採隧道式結構,可藉由眼內壓達到自我封閉,通常無需縫線。
前囊撕囊與水分離
先注入黏彈劑以維持前房深度,接著完成約 5-5.5 mm 的連續環形撕囊(CCC),再以水分離與水分層使晶核在囊袋內鬆動。
超音波乳化與皮質清除
將乳化探頭置入眼內,利用校準後的超音波能量與負壓將晶核分裂、乳化並吸除。殘餘皮質再以灌吸(I/A)手柄完整清除,同時保留完整的後囊。
人工水晶體植入
於囊袋內再次注入黏彈劑,將摺疊式人工水晶體裝入推注器後,經主切口送入囊袋內展開並居中定位。之後吸除殘餘黏彈劑,並水化切口以確保密閉。
結束與恢復
球結膜下注射地塞米松與妥布黴素,覆蓋眼罩後送至恢復區觀察約 1-2 小時。確認眼壓穩定後即可返家。
白內障手術通常為單次治療。若雙眼皆有白內障,通常分開進行,兩眼間隔約 1-2 週。術後需使用抗生素、類固醇與 NSAID 眼藥水 4-6 週。
費用資訊
超音波乳化白內障摘除合併人工水晶體植入術的費用預估
預估價格範圍
¥36,849.38 – ¥230,308.6
包含內容
公立三級甲等一般自費:約每眼 ¥8,000-18,000(國產單焦點人工水晶體);三級甲等國際醫療部:約每眼 ¥15,000-30,000(進口單焦點或散光型人工水晶體);高端私立醫院:約每眼 ¥25,000-50,000(進口高階多焦點/三焦點人工水晶體)。費用差異的主要來源是人工水晶體類型。
就診前
需要準備什麼
所需檢查與檢驗
如果您已有最近且有效的檢查結果,請攜帶報告。如果沒有,通常也可以在中國於治療前完成這些檢查。
散瞳眼底檢查(排除視網膜病變並評估視力預後)
角膜內皮細胞計數(評估手術安全性)
眼軸長 + 角膜曲率測量以計算人工水晶體度數(IOL-Master 生物測量)
角膜地形圖(評估散光並作為散光型人工水晶體選擇依據)
眼壓測量(排除青光眼)
全身術前篩檢(心電圖、全血球計數、血糖、凝血功能)
需攜帶的文件與材料
必須攜帶
近期眼科檢查報告(包含角膜內皮細胞計數與眼底檢查結果)
全身疾病病歷文件(糖尿病、高血壓等,包含近期血糖與血壓紀錄)
目前所有用藥清單(尤其是阿斯匹靈、華法林等抗凝血藥物)
既往眼科手術紀錄(如有)
護照與有效簽證
陪同與支援
手術當天需有具責任能力的成人陪同接送。也建議陪同患者回診術後第 1 天,因眼罩或視力波動可能使患者視覺受限。
治療後
恢復與追蹤
術後至少 1 週內不要揉眼或按壓手術眼,睡覺時請配戴保護眼罩
1 個月內避免游泳與讓水直接接觸眼睛,眼周可用乾淨毛巾輕拭
所有處方眼藥水都需嚴格依醫囑使用,常見為三種藥水組合(抗生素 + 類固醇 + NSAID),不可自行提早停藥
2 週內避免提重物、彎腰低頭及劇烈運動,以防眼壓波動
術後前 1-3 個月視力有些波動屬常見現象,多焦點人工水晶體的適應期可能更長
若出現突發劇烈眼痛、視力驟降,或飛蚊與閃光明顯增加,請立即就醫
追蹤安排
術後通常於第 1 天、第 1 週、第 1 個月與第 3 個月回診,之後每年追蹤一次。外地患者可與當地眼科醫師協調後續追蹤。