Trabéculoplastie sélective au laser (SLT)
Un laser Nd:YAG à fréquence doublée cible sélectivement les cellules pigmentées du trabéculum afin d'améliorer l'écoulement de l'humeur aqueuse et d'abaisser en toute sécurité la pression intraoculaire dans le glaucome ; il s'agit d'une procédure répétable et sans incision.
La trabéculoplastie sélective au laser (SLT) est une intervention laser de première ligne pour le glaucome à angle ouvert. Le laser Nd:YAG à fréquence doublée de 532 nm exploite la photothermolyse sélective pour cibler les cellules pigmentées du trabéculum, déclenchant une cascade biologique avec libération de cytokines et infiltration macrophagique qui améliore l'évacuation de l'humeur aqueuse et diminue la PIO. Chaque impulsion laser ne durant que 3 nanosecondes, la diffusion thermique est négligeable ; les cellules non pigmentées avoisinantes et l'architecture trabéculaire sont préservées. Cela distingue la SLT de l'ancienne trabéculoplastie à l'argon (ALT) : la SLT provoque moins de dommages collatéraux et peut être répétée. La SLT réduit généralement la PIO de 20 à 30 %. L'effet apparaît environ 4 à 6 semaines après le traitement et sa durée est très variable (1 à 5 ans). Lorsque l'effet s'atténue, la SLT peut être répétée, ce qui constitue son principal avantage par rapport à l'ALT. La SLT peut être utilisée en première intention à la place des collyres hypotenseurs (comme le soutiennent plusieurs grandes recommandations) ou comme traitement adjuvant lorsque les médicaments sont insuffisants, afin de retarder ou d'éviter une chirurgie incisionnelle. La procédure est réalisée à la lampe à fente à l'aide d'un verre de gonioscopie et ne nécessite pas d'hospitalisation, ce qui en fait l'une des interventions les plus accessibles dans la prise en charge du glaucome.
Reference rapide
Traitement
10 mins – 20 mins
Observation
1 hours – 2 hours
Cout est.
¥561.82 – ¥2,247.28
Departement
Ophtalmologie
Pour qui
Est-ce que Trabéculoplastie sélective au laser (SLT) vous convient ?
Bons candidats
- Glaucome primitif à angle ouvert (GPAO) et hypertonie oculaire
- Contrôle insuffisant de la PIO sous traitement médical, ou intolérance/effets indésirables aux collyres antiglaucomateux
- Difficultés d'observance des schémas quotidiens de collyres
- Glaucome pseudo-exfoliatif (réponse tensionnelle souvent plus marquée)
- Élévation modérée de la PIO (22 à 35 mmHg) avec pigmentation trabéculaire suffisante
Peut ne pas convenir
- Glaucome à angle fermé (la fermeture de l'angle empêche l'accès laser au trabéculum)
- Glaucome néovasculaire (membrane fibrovasculaire recouvrant le trabéculum)
- ALT antérieure à dose maximale (traitement complet sur 360°) déjà en échec
- Opacité cornéenne obscurcissant le trajet du laser ou la vue gonioscopique
- Glaucome uvéitique actif (l'inflammation intraoculaire active est une contre-indication)
Processus etape par etape
Comment fonctionne Trabéculoplastie sélective au laser (SLT)
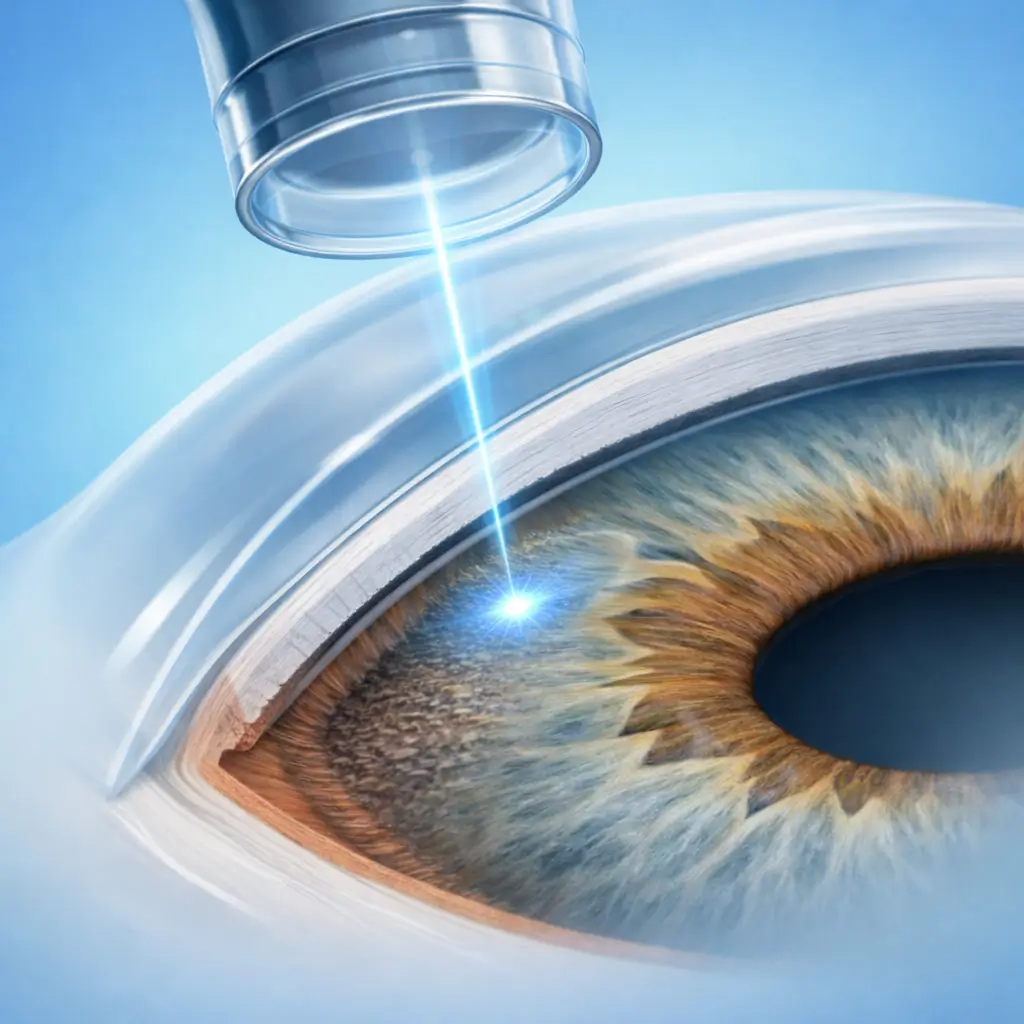
Préparation et anesthésie topique
Le patient est installé à la lampe à fente. Des gouttes anesthésiantes et un agoniste alpha prophylactique (brimonidine) sont instillés pour réduire le risque de pic tensionnel après le laser. Un verre de gonioscopie avec méthylcellulose est placé sur la cornée.
Visualisation de l'angle et choix des paramètres
Le trabéculum est visualisé à travers le verre de gonioscopie. Le degré de pigmentation (0 à 4) est évalué pour guider le choix de l'énergie (généralement débutée à 0,8 à 1,0 mJ, puis ajustée jusqu'au seuil produisant une discrète bulle de champagne sans réponse tissulaire excessive).
Application du laser
Environ 50 à 100 impacts laser non superposés sont délivrés de manière homogène sur 180° ou 360° du trabéculum (25 à 50 impacts par quadrant). Chaque impact est surveillé pour obtenir une réponse tissulaire appropriée ; le surtraitement est évité.
Contrôle de la PIO après le laser et sortie
Le verre de gonioscopie est retiré et la cornée est rincée. La PIO est mesurée 30 à 60 minutes plus tard afin d'exclure un pic tensionnel aigu (incidence d'environ 5 %). Une fois la stabilité tensionnelle confirmée, un collyre anti-inflammatoire est prescrit et le patient peut sortir.
La SLT est généralement réalisée en une seule séance couvrant 180° ou 360° du trabéculum. La baisse de PIO devient visible à 4 à 6 semaines et persiste en moyenne 1 à 5 ans. La procédure peut être répétée lorsque l'effet diminue.
Informations sur les couts
Estimation du cout pour Trabéculoplastie sélective au laser (SLT)
Fourchette de prix estimee
¥561.82 – ¥2,247.28
Ce qui est inclus
Service médical international d'un hôpital public 3A : environ 4 500 à 9 000 ¥ (180° ou 360°) ; centres ophtalmologiques privés haut de gamme : environ 10 000 à 18 000 ¥, incluant généralement l'évaluation préopératoire complète, le traitement laser et le suivi.
Avant votre visite
Ce qu'il faut preparer
Tests et examens requis
Si vous avez deja des resultats recents et valides, apportez les rapports. Sinon, ces examens peuvent generalement etre realises en Chine avant la procedure.
Mesure de la PIO (pression de départ et objectif thérapeutique)
Gonioscopie (évaluer l'ouverture de l'angle et le degré de pigmentation du trabéculum, ce qui détermine la faisabilité du laser)
Champ visuel (périmétrie Humphrey, documenter la fonction initiale)
OCT du nerf optique (documenter l'état structurel initial)
Épaisseur cornéenne centrale (la correction de l'ECC influence l'interprétation de la PIO réelle)
Documents et materiels a apporter
A apporter obligatoirement
Documents diagnostiques du glaucome et liste complète des traitements actuels
Relevé récent des mesures de PIO
Résultats du champ visuel et OCT du nerf optique
Passeport et visa valide
Apres le traitement
Recuperation et suivi
Une légère rougeur et une sensation de corps étranger le jour du traitement sont normales et disparaissent habituellement en 1 à 2 jours
Utiliser les collyres AINS prescrits pendant 3 à 5 jours pour réduire l'inflammation postopératoire
Ne pas arrêter les collyres hypotenseurs en cours tant que le médecin n'a pas confirmé un effet suffisant lors de la consultation de suivi
Lors du contrôle à 4 à 6 semaines, le médecin évaluera si les traitements peuvent être réduits ou arrêtés
Contacter rapidement la clinique en cas de douleur oculaire importante ou de baisse de vision afin d'éliminer une élévation aiguë de la PIO
Calendrier de suivi
Contrôle de la PIO 1 à 2 heures après la procédure (éliminer un pic tensionnel aigu) ; évaluation de l'efficacité à 4 à 6 semaines (adapter les traitements si nécessaire) ; puis suivi habituel tous les 3 à 6 mois.
Conditions associees
Conditions traitees par cette procedure
Pret a planifier Trabéculoplastie sélective au laser (SLT) en Chine ?
Laissez Carevia vous aider a trouver le bon hopital, coordonner votre traitement et organiser chaque detail de votre voyage medical.
Questions frequentes
Besoin de conseils personnalises ?
Nos coordinateurs de soins peuvent vous aider a evaluer si cette procedure convient a votre situation.
Nous contacter