Tårevejsondering og intubation
En metalsonde bruges til at åbne den blokerede tåredrænagevej; en silikoneslange kan efterlades for at holde passagen åben. Indgrebet er primært indiceret ved medfødt tårevejsobstruktion hos spædbørn og udvalgte voksne med stenose i tårevejene.
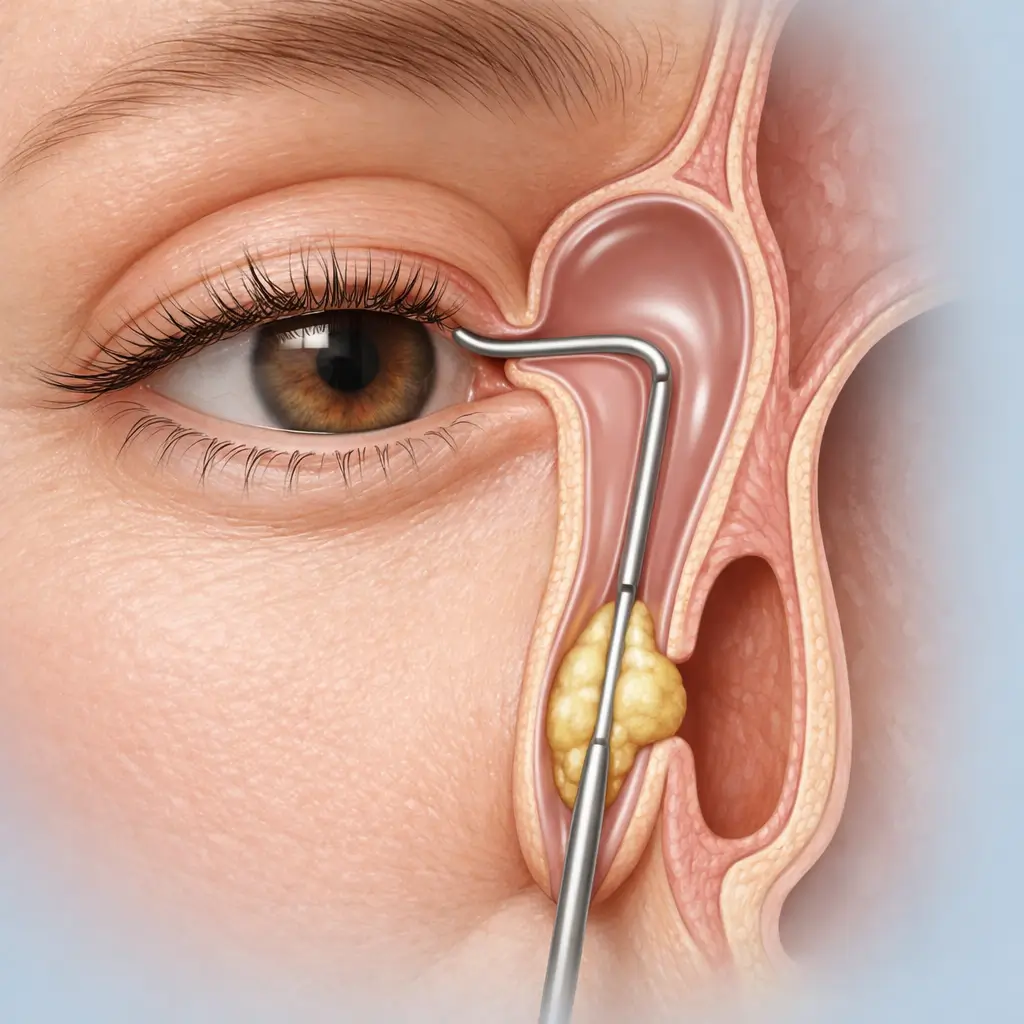
Sondering og intubation af tårevejene er det grundlæggende kirurgiske indgreb ved obstruktion i tåredrænagen og førstevalgsprocedure ved medfødt obstruktion af ductus nasolacrimalis (CNLDO). CNLDO skyldes oftest en membranøs obstruktion ved Hasners ventil i den nedre ende af tårenæsekanalen; de fleste tilfælde går spontant i ro inden for 12 måneder. Når konservativ behandling (massage af tåresækken) svigter, eller tilstanden persisterer ud over 12-18 måneder, anbefales kirurgisk sondering. Ved indgrebet føres en tynd Bowman-sonde gennem tårepunktet, videre gennem canaliculus og tåresækken og derfra nedad for at perforere den obstruerende membran og komme ind i næsehulen. Hvis obstruktionen er udtalt, passagen er ustabil efter sondering, eller der er tale om voksne med stenose i tårevejene, indsættes samtidig en silikoneslange (f.eks. Crawford-slange eller monocanalikulær slange) for at holde lumen åben i 3-6 måneder, hvorefter den fjernes elektivt. Hos børn udføres indgrebet under generel anæstesi (inhalationsindledning; typisk 5-15 minutter) for sikker immobilitet og samarbejde. Ældre børn og voksne kan behandles under topikal og lokal infiltrationsanæstesi. Børnehospitaler og oftalmologiske 3A-centre i storbyerne rapporterer succesrater på 90-95 % for sondering ved CNLDO hos spædbørn i alderen 12-24 måneder.
Hurtig reference
Behandling
10 mins – 20 mins
Observation
30 mins – 1 hours
Est. pris
¥3,000 – ¥12,000
Afdeling
Oftalmologi
Hvem er dette til
Er Tårevejsondering og intubation det rigtige valg for dig?
Gode kandidater
- CNLDO uden effekt af massage af tåresækken i 3-6 måneder hos spædbørn i alderen 6-18 måneder
- CNLDO med vedvarende epifora og sekretion ud over 12-18-månedersalderen
- Postinfektiøs eller postinflammatorisk stenose i tårevejene efter overstået akut dacryocystitis
- Voksne med inkomplet stenose i canaliculus eller ductus nasolacrimalis efter traume eller kronisk inflammation
- Delvis obstruktion af tårevejene bekræftet ved tåreskylning, som kræver dilatation
Maaske ikke egnet
- Aktiv akut dacryocystitis med ukontrolleret lokal infektion
- Komplet fibrotisk obstruktion af tårevejene, hvor sonden ikke kan passere (kræver DCR)
- Aplasi af tårepunkt eller medfødt aplasi af canaliculi
- Helbredstilstand, der udelukker anæstesi (risiko ved generel anæstesi hos børn skal vurderes)
- Masse i næsehulen eller svær septumdeviation, som blokerer udløbet fra ductus nasolacrimalis
Trin-for-trin-proces
Sadan fungerer Tårevejsondering og intubation
Anæstesi
Børn får generel anæstesi (inhalationsindledning) for at sikre immobilitet og præcision. Samarbejdende større børn og voksne kan gennemgå indgrebet under topikal anæstesi (proparakain) kombineret med lokal infiltration ved tårepunktet.
Dilatation af tårepunkt
Tårepunktet dilateres forsigtigt med en punctumdilatator, så sonden kan føres glat ind uden risiko for læsion af tårepunktet.
Indføring af sonde og åbning af tårevej
En Bowman-sonde i passende størrelse føres vertikalt gennem det øvre eller nedre tårepunkt ca. 2 mm, drejes derefter 90° horisontalt og føres gennem canaliculus til tåresækken og videre inferiort for at perforere den obstruerende membran (typisk den membranøse nederste del af ductus nasolacrimalis) ind i næsehulen. En følelse af 'give' eller 'drop' bekræfter, at passagen er etableret.
Bekræftelse ved skylning
Efter at sonden er fjernet, skylles tårevejene med saltvand; fri passage til næsehulen (observeret som synkebevægelse hos spædbørn eller saltvand, der kommer ud af næsen) bekræfter vellykket sondering.
Intubation med silikoneslange (hvis indiceret)
Hvis obstruktionen er alvorlig, eller der forventes risiko for re-stenose, føres en silikoneslange gennem den med sonden skabte passage, fikseres med en knude ved mediale canthus og efterlades i 3-6 måneder før planlagt fjernelse i klinikken.
Postoperativ behandling
Antibiotiske øjendråber ordineres. Familien får instruktioner om efterbehandling, og der aftales opfølgning.
De fleste patienter bliver symptomfri efter én sondering; succesraten når 90-95 % hos spædbørn i den rette alder. En anden sondering eller intubation med silikoneslange overvejes, hvis første forsøg mislykkes. Voksne med gentagne mislykkede sonderinger bør henvises til dacryocystorhinostomi (DCR). Patienter med intubationsslange skal komme igen til fjernelse efter 3-6 måneder.
Prisoplysninger
Prisoverslag for Tårevejsondering og intubation
Anslatt prisinterval
¥3,000 – ¥12,000
Dette er inkluderet
Offentligt internationalt 3A-hospitalsafsnit: cirka ¥3.000-6.000 (børn med let sedering), med intubation med silikoneslange cirka ¥5.000-9.000; eksklusive private øjencentre: cirka ¥6.000-12.000 (inklusive omfattende dacryocystografisk vurdering).
For dit besog
Hvad du skal forberede
Nodvendige tester og undersogelser
Hvis du allerede har nylige gyldige testresultater, sa medbring rapporterne. Hvis ikke kan disse undersogelser normalt gennemfores i Kina for proceduren.
Tåreskylning (bekræft lokalisation og grad af obstruktion; vurder tårepunktets og canaliculi's passage)
Spaltelampeundersøgelse (vurdering af tårepunkter, conjunctiva og cornea)
Nasal endoskopi eller inspektion af næsen (udeluk masse i næsehulen; vurder anatomien i nedre næsegang)
Ultralyd af tåresækken eller CT-dacryocystografi (komplekse tilfælde eller ny sondering efter tidligere svigt)
Præanæstesiologisk vurdering hos børn (blodprøver, EKG, anæstesitilsyn)
Dokumenter og materialer, du skal medbringe
Skal medbringes
Tidligere journaler for tåreskylning og øvrige undersøgelser
Barnets seneste helbredsundersøgelse og vaccinationsoplysninger (påkrævet ved generel anæstesi)
Allergi- og medicinanamnese (især antikoagulantia)
Pas og gyldigt visum
Ledsaeger og stotte
En forælder eller værge skal ledsage alle børn, der får generel anæstesi. Barnet skal observeres mindst 30-60 minutter efter anæstesien, indtil det er helt vågent og har stabile vitale værdier, før udskrivelse. Voksne patienter i lokalbedøvelse har fordel af ledsager til hjemtransport.
Efter behandling
Rekonvalescens og opfolging
Brug ordinerede antibiotiske øjendråber i 1-2 uger efter indgrebet for at forebygge infektion
Børn bør forhindres i at gnide sig i øjnene; forældre kan midlertidigt være nødt til at bruge albuestøtter for at forhindre utilsigtet forskydning af slangen
Hvis silikoneslangen glider ud af øjet, skal man hurtigt søge lægehjælp; forsøg ikke selv at justere den
Betydelig reduktion af tåreflåd og sekretion tyder på et godt resultat; ved vedvarende symptomer bør der foretages tidlig vurdering
Undgå kraftig øjengnidning og kontaktsport, mens slangen ligger på plads, for at mindske risikoen for displacement
Fortsæt opfølgning i 1-3 måneder efter fjernelse af slangen for at bekræfte vedvarende passage
Opfolgningstidsplan
Kontrol 1 uge efter indgrebet for vurdering af tårevejspassage og sårheling. Patienter med intubationsslange kontrolleres månedligt; en afsluttende kontrol 1-3 måneder efter fjernelse af slangen bekræfter vedvarende passage.
Relaterede tilstande
Tilstande som denne procedure behandler
Klar til at planlaegge Tårevejsondering og intubation i Kina?
Lad Carevia hjaelpe dig med at finde det rette hospital, koordinere din behandling og arrangere alle detaljer i din medicinske rejse.
Ofte stillede sporgsmal
Har du brug for personlig vejledning?
Vare omsorgskoordinatorer kan hjaelpe dig med at vurdere, om denne procedure passer til din situation.
Kontakt os